COVID-19: Alles, was Sie über die verschiedenen Impfstoffe und innovativen Therapien wissen müssen!
Veröffentlicht am 22.05.2021 • Aktualisiert am 29.06.2021 • Von Aurélien De Biagi
In diesen schwierigen Zeiten möchten wir Ihnen einen Artikel über COVID-19, seine Impfstoffe und die verschiedenen Therapien vorschlagen, die derzeit geprüft werden. Wir erklären Ihnen hier, was ein Impfstoff ist, welche Unterschiede es zwischen den verschiedenen Impfstoffen gibt und welche Therapien derzeit geprüft werden.
Wenn Sie mehr Klarheit zu diesen Informationen wünschen, lesen Sie unseren Artikel!
Wie funktionieren Impfstoffe?
Impfstoffe schützen Individuen, indem sie den Körper „trainieren“, einen infektiösen Erreger zu erkennen. Das Immunsystem verfügt über sogenannte „Gedächtnis“-Lymphozyten. Letztere sind dafür verantwortlich, sich an die bekannten Erreger zu „erinnern“ und ermöglichen somit eine schnellere und effektivere Antwort, wenn sie den Körper erneut infizieren.
Das Prinzip ist einfach: Dem Patienten wird eine abgeschwächte oder inaktivierte Version (ohne Gefahren, „eine leere Hülle des Erregers“) verabreicht, um eine Immunantwort hervorzurufen. Daraufhin werden Gedächtnis-Lymphozyten gebildet. Der Impfstoff immunisiert den Patienten so gegen Erreger. Ein Beispiel hierfür ist die Kinderlähmung, die dank der Impfung in vielen Ländern Ende des 20. Jahrhunderts ausgerottet wurde.
Heute verhindern die Impfstoffe weltweit zwischen 2 bis 3 Millionen Todesfälle pro Jahr und sind eine der kosteneffektivsten Investitionen in die Gesundheit.
Man unterscheidet zwei Arten von Impfstoffen: präventive und therapeutische Impfstoffe. Der erste Typ nutzt die oben dargestellten Prinzipien, wohingegen letztere das durch die Mechanismen des Erregers blockierte Immunsystem befreit (vielversprechende Resultate in der Krebstherapie).
Messenger-RNA, viraler Vektor … Was sind die verschiedenen Arten von Impfstoffen gegen COVID-19?
Es gibt verschiedene Impfstrategien: RNA-Impfstoffe, virale Vektorimpfstoffe und inaktivierte Virusimpfstoffe.
mRNA-Impfstoffe: BioNTech und Moderna
RNA-Impfstoffe sind die von BioNTech und Moderna (beide in Deutschland erhältlich) vermarkteten Impfstoffe. Ihr Wirkmechanismus ist folgender: Der Impfstoff führt RNA ein, die für das S-Protein kodiert, die Zelle übersetzt dies und produziert so dieses Protein auf ihrer Oberfläche, was die Immunität auslöst. Die Impfstoffe von BioNTech und Moderna haben beide eine Wirksamkeit von 95% bzw. 94%. Sie müssen bei -20°C für Moderna und bei -70°C bei BioNTech gelagert werden. Darüber hinaus sind zwei Dosen erforderlich, eine am angegebenen Impftag sowie eine weitere nach sechs Wochen.
Virale Vektorimpfstoffe: AstraZeneca, Sputnik V und Johnson&Johnson
Virale Vektorimpfstoffe (AstraZeneca, Sputnik V und Johnson&Johnson) verwenden ein nicht-pathogenes Virus wie ein Adenovirus, um genetisches Material in die Zelle zu tragen. Einmal in der Zelle angekommen, wird die übertragene DNA in ein S-Protein übersetzt und ruft so eine Immunantwort hervor. Bei diesem Impfstoff-Typen findet kein Eindringen der DNA in das Genom der Zelle und keine Replikation des Adenovirus statt.
Diese Impfstoffe haben den Vorteil, dass sie günstiger sind und zwischen 2 und 8°C gelagert werden können, sind aber weniger wirksam: 82% bei AstraZeneca; 91% bei Sputnik V; 72% bei Johnson&Johnson. Letzterer erfordert nur eine Dosis, im Gegensatz zu AstraZeneca, das zwei Dosen im Abstand von 12 Wochen benötigt (in Deutschland auch nach vier Wochen möglich) und Sputnik V im Abstand von 21 Tagen.
Zum aktuellen Zeitpunkt ist nur der russische Impfstoff Sputnik V in Deutschland nicht erhältlich.
Impfstoff mit Nanopartikeln: Novavax
Der Impfstoff Novavax verwendet mit dem S-Protein beschichtete Nanopartikel, die eine Immunantwort auslösen. Er zeigt eine Wirksamkeit von 96% mit zwei Dosen im Abstand von 21 Tagen. Darüber hinaus kann er für sechs Monate bei 2-8°C gelagert werden. Dieser Impfstoff soll bis Ende 2021 in Europa eintreffen.
Inaktivierte Virusimpfstoffe: SinoVac, Sinopharm et Bharat Biotech
Schließlich gibt es noch die Totimpfstoffe: SinoVac (50% Wirksamkeit), Sinopharm (79% Wirksamkeit), Bharat Biotech (81% Wirksamkeit) verwenden ein chemisch inaktiviertes Virus, das sich nicht mehr vermehren kann. Selbst wenn das Virus inaktiviert ist, befindet sich immer noch das S-Protein auf seiner Oberfläche, da seine Immunreaktion auslöst. Diese drei Impfstoffe können zwischen 2 und 8°C gelagert werden. Sie erfordern jedoch zwei Dosen im Abstand von 21 Tagen (für Sinopharm und Bharat Biotech) sowie von 14 Tagen (bei SinoVac). Keiner dieser drei Impfstoffe ist derzeit in Deutschland erhältlich. Es laufen jedoch Verhandlungen bezüglich des Impfstoffs von Barat Biotech.
Wer kann sich gegen COVID-19 impfen lassen?
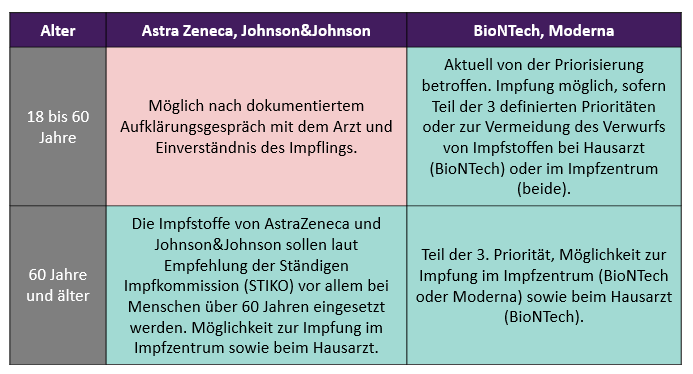
Quelle: Carenity
Wie das Gesundheitsministerium der Bundesrepublik am 17. Mai verkündete, entfällt die Priorisierung ab dem 07. Juni.
Die aktuell gültigen Prioritäten sind folgende:
- Höchste Priorität: Personen über 80, Bewohner von Senioren- und Altenpflegeheimen, Pflegekräfte in ambulanten Pflegediensten, Personal mit hohem Expositionsrisiko in medizinischen Einrichtungen, zum Beispiel der Rettungsdienst und Notaufnahmen, Personal von SARS-CoV-2-Impfzentren sowie in Bereichen mit infektionsrelevanten Tätigkeiten, Personal in medizinischen Einrichtungen mit engem Kontakt zu Risikogruppen.
- Hohe Priorität: Personen über 70, Menschen mit einem hohen Risiko für einen schweren Krankheitsverlauf, enge Kontaktpersonen von Schwangeren und Pflegebedürftigen, Beschäftigte von stationären Einrichtungen sowie ambulanter Pflegedienste für geistig behinderte Menschen, Beschäftigte mit erhöhtem Expositionsrisiko (wie in SARS-CoV-2-Testzentren), bestimmte Polizei- und Ordnungskräfte, Personen im öffentlichen Gesundheitsdiensten und relevanten Positionen der Krankenhausinfrastruktur, Personen in Flüchtlings- und Obdachloseneinrichtungen (Bewohner und Beschäftigte) sowie Erzieher, Lehrer und Personen der Kinderbetreuung
- Erhöhte Priotität: Personen über 60, verschiedene Risikogruppen (wie Asthma, COPD, Autoimmunerkrankungen, Krebs, …), Beschäftigte in medizinischen Einrichtungen mit niedrigem Expositionsrisiko, Personen in relevanter Position in Regierungen, Verwaltungen und den Verfassungsorganen (in Streitkräften, bei der Polizei, Feuerwehr, Katastrophenschutz und THW, Justiz), Erzieher und Lehrer, Personen in prekärer Situation, Personen in relevanter Position in Unternehmen der kritischen Infrastruktur (Pharmawirtschaft, Transportwesen, …)
Detaillierte Informationen zur Impfung sowie den aktuell noch gültigen Priorisierungsgruppen finden Sie auf den Seiten des Bundesministeriums für Gesundheit.
Nebenwirkungen der Impfstoffe
Die Nebenwirkungen dieser Impfstoffe sind hauptsächlich die, die für alle Impfstoffe gelten, nämlich:
- Kopfschmerzen
- Müdigkeit
- Lokale Schmerzen (an der Injektionsstelle)
- Muskel- oder Gelenkschmerzen
- Grippeähnliches Syndrom (Schüttelfrost, Fieber, …)
Es gibt auch Fälle von Gesichtslähmung, deren Inzidenz sich bei 4 pro 22.000 Personen befindet (eine Inzidenzrate, die der in der Allgemeinbevölkerung sehr nahe kommt).
Schließlich steht der Impfstoff von AstraZeneca im Verdacht, Thrombosen zu verursachen. Der Zusammenhang zwischen diesen Thrombosefällen und dem Impfstoff von AstraZeneca ist nicht bewiesen, obwohl die Möglichkeit laut der Europäischen Arzneimittelagentur (EMA) nicht völlig ausgeschlossen ist. Wenn diese Fälle mit dem Impfstoff in Verbindung stehen sollten, läge das Risiko bei 0,0006%. Es gilt zu beachten, dass bei der Einnahme der Antibabypille das Risiko einer Thrombose bei 0,06% liegt. Das Risiko ist also bei der Pille 100-mal höher als bei der Impfung.
Innovative Therapien: Existieren Medikamente gegen COVID-19?
Impfstoffe sind nicht das einzige Mittel, das im Kampf gegen COVID-19 untersucht wird.
Zum einen gibt es die Phase-2-Studie zu APN01. Bei diesem Produkt, das von MAD-CoV-2 mit Unterstützung von INSERM Transfert entwickelt und vom Karolinska Institute koordiniert wird, handelt es sich um einen Inhibitor des ACE2-Rezeptors. Seine Hemmung würde das Eindringen des Virus in die Zellen verhindern.
Cathepsin-Inhibitoren werden ebenfalls untersucht. Seine Hemmung würde die Freisetzung der viralen RNA in die Zelle blockieren.
Der polyklonale Antikörper XAV-19, entwickelt von Xenothera, einem in Nantes ansässigen Biotech-Unternehmen, würde die Lungenschäden, die durch das Virus entstehen, begrenzen. Der polyklonale Charakter erlaubt es, gegen die verschiedenen im Umlauf befindlichen Varianten wirksam zu sein. Darüber hinaus erhielt die Behandlungsmöglichkeit, die derzeit in rund zwanzig französischen Universitätskliniken klinisch erprobt wird, im Dezember 2020 von CAPNET (Nationaler Ad-hoc-Ausschuss für therapeutische Studien und weitere Forschungen zu COVID-19) das Label „nationale Forschungspriorität“.
Stemlnov, ein in Nancy ansässiges Biotech-Unternehmen, ist dabei, eine Behandlung mit mesenchymalen Stammzellen (Zellen, die eine große Anzahl verschiedener Zelltypen produzieren können) zu entwickeln. Sie hätten immunmodulatorische und entzündungshemmende Eigenschaften, die den Erhalt des Atemgewebes ermöglichen (dessen Schädigung durch die Deregulierung der Immunantwort entsteht). Diese Therapie wurde von der University of Miami an 24 Patienten mit akuter Atemnot getestet. Einen Monat später wurde eine Überlebensrate von 91% (gegenüber 42% mit Placebo) beobachtet.
Schließlich wird in einer Kooperation zwischen dem Institut Curie und dem Institut Pasteur an einer Behandlung gearbeitet, die auf extrazellulären Vesikeln (eine Art leerer Zellen) basiert, die auf ihrer Oberfläche den ACE2-Rezeotir aufzeigen.
Finden Sie hier die wichtigsten Fakten des Artikels in unserem Video:
Hat Ihnen dieser Artikel gefallen?
Gerne können Sie Ihre Gedanken und Fragen in den untenstehenden Kommentaren mitteilen!
Alles Gute!
Quellen:
COVID-19 : maladie, virus et traitement, Institut de France académie des sciences
COVID-19 : mutations, variants, lignées, N501Y, E484K… de quoi parle-t-on ?, Vidal
Covid : Novavax devrait livrer son vaccin à l'Europe dès fin 2021, Les Echos
Présentation faite par Lauriane Armand et Alizé Vivès
Zahlen, Fragen und Antworten zur COVID-19-Impfung, Bundesministerium für Gesundheit
2 Kommentare
Sie werden auch mögen

Weltgesundheitstag: Vorsorgeuntersuchungen und Impfungen, der Schlüssel zum Gesundbleiben!
02.04.2021 • 6 Kommentare
Impfungen gegen COVID-19: Informationen und Meinungen der chronisch Erkrankten
25.01.2021 • 6 Kommentare

 Facebook
Facebook Twitter
Twitter